5 minutos
¿Sabías que hay un montón de enfermedades que se pueden prevenir mediante la lactancia materna? Te presentamos toda la información relacionada a este tema para que comprendas la vital importancia de esta etapa para el bebé.
Escrito por Mónica Heras Berigüete
Última actualización: 20 marzo, 2019
A estas alturas, nadie pone en duda que la leche materna es el mejor alimento que una madre puede ofrecerle a su hijo. Los beneficios son muchos, tanto para la madre, como para el bebé. ¿Sabías que hay muchas enfermedades que puede prevenir la lactancia?
Sin entrar en juicios hacia la decisión de amamantar o no, puesto que cada mujer debería elegir libremente y sin culpa alguna, lo cierto es que todos los estudios científicos corroboran las consecuencias positivas de esta práctica.
La Organización Mundial de la Salud establece que un niño debería ser alimentado a base de leche materna exclusivamente durante sus primeros 6 meses de vida. Este período debería prolongarse, si es posible, hasta los 2 años de edad, ya en combinación con otros alimentos.
Tal vez te sorprenda saber que la leche materna es un fluido vivo, capaz de adaptarse a los requerimientos nutricionales e inmunológicos del bebé a medida que crece. Durante los primeros 3 o 4 días después del parto, la mamá produce calostro; un líquido más espeso y amarillento pobre en volumen, pero rico en nutrientes. Luego, entre los 15 días y el mes, se genera lo que se conoce como leche madura.
Por sorprendente que parezca, no se conocen aún la totalidad de los componentes de la leche materna, ya que no solo cambian dependiendo de cada mujer, sino también en la misma madre dependiendo del pecho, las tomas y las distintas etapas de la lactancia.
No obstante, sí es posible identificar las siguientes características de la leche materna:

Con todo esto, no es de extrañar que sean muchas las enfermedades que puede prevenir la lactancia. Ahora bien, ¿a qué afecciones nos referimos específicamente?
Durante la lactancia materna, los componentes que el bebé recibe lo ayudan a combatir algunas afecciones para su salud. Estas son las principales:
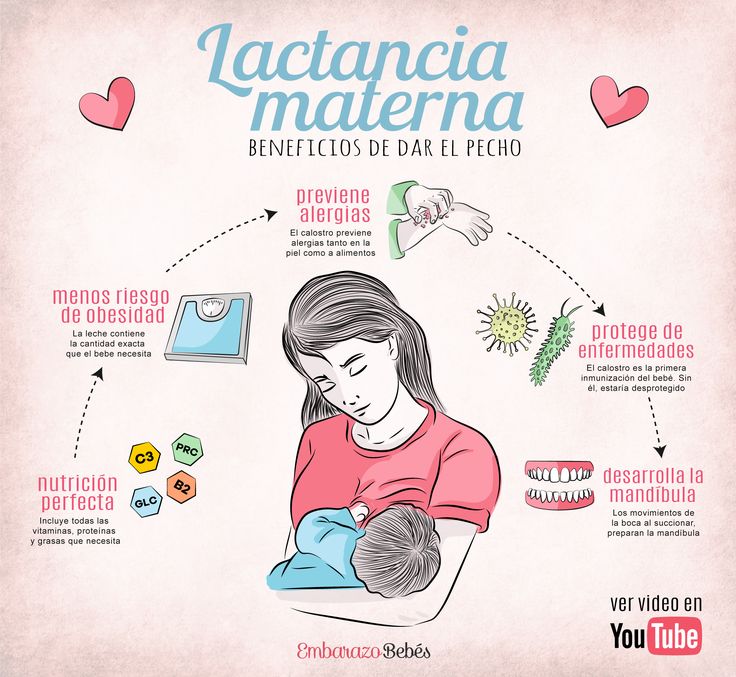
Más allá de todo lo anterior, resulta interesante recalcar que su función va más allá de proteger al bebé en los primeros años de vida. También tiene la capacidad de defenderlo ante enfermedades de la vida adulta, tales como el asma, la diabetes, la arterioesclerosis, los infartos, etc.
Durante los primeros 3 o 4 días después del parto, la mamá produce calostro. Luego, entre los 15 días y el mes, se genera lo que se conoce como leche madura
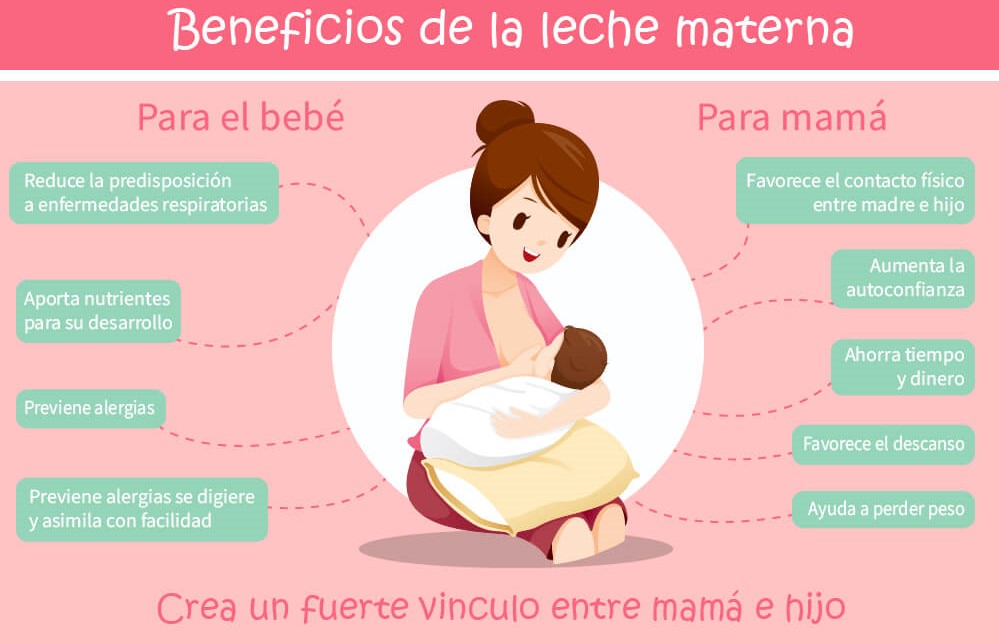
Además de las enfermedades que puede prevenir la lactancia, este modo de alimentación también tiene muchos puntos positivos para la mamá. En esta etapa, el vínculo que se genera entre la mamá y el bebé va mucho más allá de lo que imaginamos. Se trata de una conexión irrepetible y verdaderamente inexplicable.
Por otro lado, la segregación de oxitocina aumenta cuando se amamanta, al igual que ocurre con el contacto físico.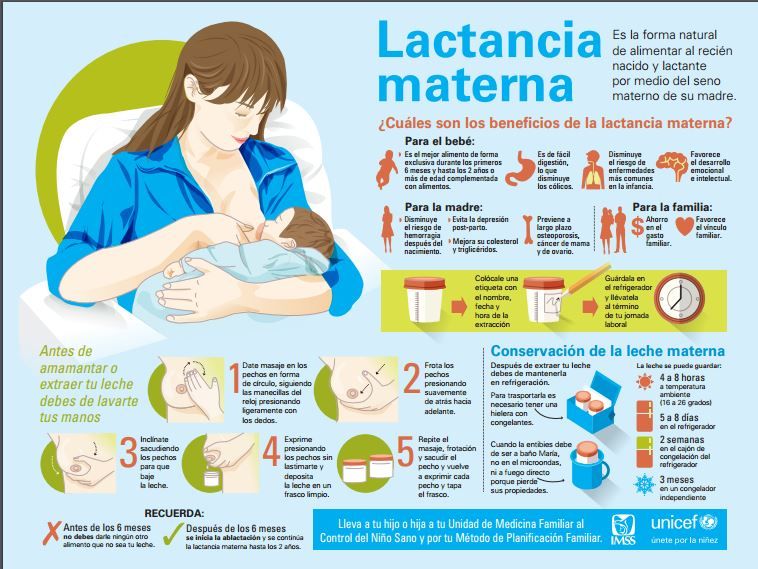 Esto repercute positivamente en la madre, ya que disminuye el riesgo de padecer depresión posparto.
Esto repercute positivamente en la madre, ya que disminuye el riesgo de padecer depresión posparto.
Debido al aumento de esta hormona, también su nivel de confianza aumenta, disminuyen los niveles de cortisol —la hormona del estrés, por lo que baja la ansiedad—, se suaviza la sensación de dolor y estimula la producción de leche.
Otro beneficio es que, mientras una mujer amamanta, la oxitocina activa todas las hormonas necesarias para su propia digestión. Las funciones del estómago y el intestino mejoran a tal punto que se genera un mejor aprovechamiento energético de todos los alimentos que ingiere la madre.
Asimismo, tras el parto, la succión del pecho hace que el útero se contraiga y vuelva más rápidamente a su tamaño natural. La lactancia también reduce el riesgo de padecer cáncer de mama, de ovarios o de cuello uterino. Finalmente, un punto extra a favor de la lactancia es que ayuda a la mamá a recuperar su figura más rápidamente.
Queda claro hay muchas enfermedades que puede prevenir la lactancia y que los beneficios para la madre y el bebé son enormes. No obstante, sus bondades van más allá de la salud. Por ejemplo, podemos remarcar algunos otros aspectos, como la disponibilidad constante de alimento para el bebé.
Del mismo modo, sabemos que la leche siempre está lista y a la temperatura adecuada. Tampoco es necesario ningún tipo de equipamiento para transportarla y, como si todo esto fuera poco, es 100 % higiénica y segura para el bebé. Sin lugar a dudas, un alimento que de ninguna manera se puede desaprovechar.
Te podría interesar…
Para algunas madres primerizas, las preocupaciones respecto a la lactancia no tienen tanto que ver con el estado de salud de sus bebés sino con el propio. Como algunas enfermedades infecciosas pueden pasar al bebé a través de la leche materna, sin dudas usted querrá hablar con su médico y con el pediatra de su bebé sobre sus antecedentes médicos.
La American Academy of Pediatrics y los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés) recomiendan a las madres estadounidenses infectadas con VIH que no amamanten, ya que el virus podría pasar al bebé a través de la leche materna. No obstante, pueden alimentar a sus bebés con leche materna pasteurizada de una donante, si estuviera disponible.
Se ha detectado el virus de la hepatitis B en la leche materna pero no se ha demostrado que la lactancia aumente el riesgo de infección del bebé. Si usted tiene una infección por hepatitis B, no es necesario que retrase el comienzo de la lactancia hasta que su bebé reciba la vacuna contra la hepatitis B.
Si usted está infectada con hepatitis B, su bebé deberá recibir la vacuna contra la hepatitis B, junto con inmunoglobulina antihepatitis B (HBIg), lo antes posible después de nacer. La administración de estas dos inyecciones poco después del parto es sumamente eficaz para prevenir el contagio de la hepatitis B de la madre al bebé. De hecho, la vacuna contra la hepatitis B está recomendada para todos los bebés, ya sea que la madre esté infectada o no con el virus.
De hecho, la vacuna contra la hepatitis B está recomendada para todos los bebés, ya sea que la madre esté infectada o no con el virus.
Las madres que tienen hepatitis C pueden amamantar con seguridad. Si bien un bebé podría infectarse con el virus de la hepatitis C durante el embarazo o el parto, los bebés lactantes no tienen índices más altos de hepatitis C que los bebés alimentados con fórmula. Incluso es posible que la lactancia ayude a evitar el contagio de la hepatitis C de la madre al bebé al proporcionar anticuerpos que llegan al bebé a través de la leche materna. No obstante, si está infectada con hepatitis C y tiene los pezones agrietados, o le sangran, se aconseja suspender la lactancia (y desechar la leche que se extraiga) hasta que los pezones sanen.
Si tiene tuberculosis (TB) podrá amamantar si está tomando medicamentos actualmente. Las madres con TB no tratada en el momento del parto no deben amamantar ni tener contacto directo con su recién nacido hasta que hayan empezado el tratamiento farmacológico adecuado y dejen de contagiar.
En la mayoría de los casos se puede amamantar en forma segura después de haber tomado antibióticos durante unas dos semanas y de que su médico le haya dicho que ya no contagia. Debe empezar a extraerse leche poco después del parto; su pareja, una enfermera u otro cuidador podrán alimentar a su bebé con esa leche extraída hasta que usted pueda amamantar directamente. Si tiene una prueba cutánea de tuberculosis (TB) positiva, pero una radiografía de tórax normal, hable con su médico para ver si es necesario que la trate con medicamentos pero, en este caso, podrá amamantar.
Es probable que su obstetra, el pediatra o el médico de la familia deban evaluar la presencia de otras infecciones pero son pocas las que impiden amamantar. Esto es así incluso cuando la infección o la inflamación afectan el seno mismo, como ocurre en casos de mastitis, una infección que se aloja en una parte del seno. Esta afección suele tratarse con antibióticos, amamantando o extrayéndose leche con una bomba con frecuencia, consumiendo abundantes líquidos y haciendo reposo.
Si no pudiera amamantar temporalmente debido a una enfermedad grave o por estar tomando determinados medicamentos, mantenga su suministro de leche extrayéndosela. Puede hacerlo a mano, con una bomba extractora manual o con una bomba eléctrica. Al usar una bomba para mantener su producción de leche puede asegurarse de mantener la relación de lactancia con su hijo después de recuperarse y por mucho tiempo más.
Si le diagnosticaron cáncer de mama en el pasado y recibió tratamiento, tal vez le preocupen los efectos que la lactancia pueda tener en usted y en su bebé. Un cáncer de mama anterior no implica que no pueda amamantar a su bebé. Si le hicieron una mastectomía, puede amamantar con el seno que le queda. Si le quitaron un tumor del seno o le hicieron radioterapia, igual puede intentar amamantar con ese seno. No obstante, puede que descubra que produce menos leche. Hable siempre con su médico sobre sus opciones de lactancia.
En el pasado la seguridad de la lactancia tras una cirugía de aumento del tamaño de las mamas con implantes era una preocupación. Pero no hay evidencia de que los implantes mamarios de silicona causen algún daño al bebé, y los implantes nuevos de solución salina (llenos de agua salada) tampoco causan problema alguno. En la mayoría de los casos, la cirugía de aumento del tamaño de las mamas no debería interferir de manera considerable con su capacidad para amamantar, dado que los pezones no se movieron ni se cortaron conductos galactóforos.
Pero no hay evidencia de que los implantes mamarios de silicona causen algún daño al bebé, y los implantes nuevos de solución salina (llenos de agua salada) tampoco causan problema alguno. En la mayoría de los casos, la cirugía de aumento del tamaño de las mamas no debería interferir de manera considerable con su capacidad para amamantar, dado que los pezones no se movieron ni se cortaron conductos galactóforos.
En determinados casos de colocación de implantes para aumentar el tamaño de las mamas, las mujeres tienen tejido mamario subdesarrollado, motivo por el cual se sometieron al procedimiento. En estos casos, la ausencia relativa de tejido glandular de la mama podría interferir con la producción de leche suficiente. Ante cualquier cirugía mamaria previa será necesario controlar atentamente al bebé para asegurarse de que esté recibiendo leche suficiente.
La cirugía de reducción mamaria (que reduce el tamaño de las mamas) tiene más probabilidades de interferir con la lactancia. Esto ocurre en particular si se reubicaron los pezones durante la cirugía, resultando en un corte total de los conductos galactóforos o de los nervios. Sin embargo, algunas mujeres sometidas a este tipo de cirugía mamaria también pueden amamantar.
Esto ocurre en particular si se reubicaron los pezones durante la cirugía, resultando en un corte total de los conductos galactóforos o de los nervios. Sin embargo, algunas mujeres sometidas a este tipo de cirugía mamaria también pueden amamantar.
En los procedimientos quirúrgicos más recientes, los cirujanos tienen en cuenta el deseo de la mujer de amamantar en un futuro, por lo que es más probable que puedan hacerlo, al menos parcialmente, de manera exitosa. No obstante, toda mujer que se haya sometido a una cirugía de reducción mamaria debe asegurarse de que el proveedor de atención médica del bebé controle atentamente el aumento de peso y la alimentación de su bebé en los días y las semanas posteriores al nacimiento.
Si alguna vez se sometió a un procedimiento quirúrgico mamario, aunque sea una biopsia, asegúrese de que el médico de su bebé lo sepa. En cualquier caso, empiece a amamantar y asegúrese de que su pediatra o el médico de familia controle atentamente a su bebé para cerciorarse de que esté recibiendo suficiente leche materna.